1.研究目的 我が国における乳癌の罹患率、および、死亡率は経時的に増加しており、高脂肪食、未婚、高年齢出産などの生活様式の欧米化がますます増加傾向に拍車をかけている。このような状況において乳癌の罹患率や死亡率を減少させるためには、2次予防としての早期発見、早期診断が特に重要視される。
乳癌検診は、我が国では標準方式として問診と、視・触診とを用いた検診が行われており、1987年(昭和62年)以降は、老人保健法による保健事業第2次5ヵ年計画で健康審査の一環として導入されている。しかしながら、集検発見乳癌の病期、予後等から、現行の乳癌集団検診を疑問視する医学関係者もあり、乳癌検診への画像診断の導入の必要性も検討されつつある。欧米ではすでにマンモグラフィが導入されているが、最近その導入条件を含めた乳がん検診の問題点が論議を呼んでいる。
本来、検診には健康な人を対象として病的所見をみつけるためのスクリーニングと、これを継続して定期的に施行するという、2つの条件があり、一般に疾病の早期発見のためのスクリーニングを実施するにあたっては、WHOの11の原則が提唱されている。さらに、乳癌検診には種々の目的があるが、その中には乳癌に対する、知識の向上や自己検診法の普及と普及度の把握なども含まれており、これら啓蒙・普及活動の側面も無視できない。
これらをかんがみ、今回の研究では現行の乳癌検診について、受診率その他の実態と、乳癌検診受診者の動機、自己検診普及度等を調査し、スクリーニングの実施要件や目的に沿っての検討を試みた。またマンモグラフィの導入に関して、被ばくリスクの検証を行った。
3.研究結果3-1乳癌検診の実態調査 東京都内の平成7年の乳癌検診の実施数と受診者の年齢分布を図1に示す。1次検診として標準方式の乳癌検診にマンモグラフィを加えた上乗せ検診を行っている区は現在は2区のみであった。
Aセンターの5年間の乳癌検診受診者の総数は34801人であり、受診率15%〜19%、要精検率4.7%、精検受診率91.3%、発見されたがん患者数35名(発見率0.1%)であった。Aセンターの受診システムとして特徴的なのは、受診の日時の予約制、子宮癌検診とのセット検診が可能、常勤医師による要精検者に対する個別の予約面談勧奨制度などである。東京23区の精検受診率が74%であることと比較するとこの勧奨制度によるfollow upシステムは非常に有効であるといえる。またAセンターでは乳癌予防の啓蒙および指導教育内容として乳癌検診受診当日の検診開始直前に、施設内で受診者を集めて予防教室を開いたり、出張予防教室、癌予防情報誌の発行、講演などを行なっている。
Aセンターの受診者のうち自覚症状を訴えたのは3730人で、最も多いものは痛みで自覚症状全体の41.7%、しこりを自覚症状として訴えていたものは28.2%である。一方、受診者のなかから発見された乳癌患者35名の訴える自覚症状は、しこりが19名(54%)で最も多い。受診者全体34801人のうち乳癌が発見された35人と乳癌の発見されなかった34766人の自覚症状について解析を行った。Mantel-Haenszel法を用いて年齢補正を行い、検定を行ったところ、Aセンターの受診者の自覚症状のうち、しこりの訴えに有意差が認められた(p=0.001)。痛み、および、分泌物の訴えに関しては、有意差は認められなかった(p=0.24、p=0.48)。
3-2受診者を対象にしたアンケート調査の結果 アンケート調査の対象者421名のうち、有効回答数は382名(90.8%)であった。
乳癌検診の受診回数を図2に示す。繰り返し受診者が多いことがわかる。
乳癌検診の初回受診年齢について図3に示す。乳癌検診をうけるきっかけとしては図4に示すように受診の呼びかけが大きく寄与していることが分かる。
乳癌の自己検診を知っていると答えた人は92%にのぼるが、実際に定期的、意識的に自己検診をやっているものは10%にみたなかった。またマンモグラフィに対する感想としては、「痛い」「エックス線が不安」など抵抗を感じている回答が過半数にみられた。
3-3マンモグラフィのリスク解析結果 今回のファントム実験から求めた線量の値をもとにして算出した乳腺の被ばく線量は、1撮影あたり1.3〜1.5mGyであった。
放射性誘発乳癌の生涯発癌死亡率を指標とした場合のリスク解析結果は、今回の実験により求められた乳腺の被ばく線量をもとにICRPおよびBEIRのリスク予測モデルを用いて、算出した。
ICRPおよびBEIRのリスク予測モデルともに、リスクは10-4以下であり、ことにICRPのモデルでは40歳以上で10-6以下となる。
4.考察 乳癌罹患数および罹患率の将来予測結果によれば2000年の時点での乳癌罹患数は28115名(1986年の1.36倍)となり、女性では胃癌を抜いて罹患数では最も多い癌となることが予想されている(健康審査マニュアル 1997)。
わが国の乳癌の死亡数(人口10万対)の経時的変化をみると、死亡率も上昇の一途をたどっており、ことに50歳〜60歳代の死亡が70歳代の死亡を上回っていることが特徴的である。食生活の欧米化に加え、乳癌のリスクファクターである未婚、高年齢出産、喫煙などの増加が、乳癌死亡の増加に関係していると考えられる。以上より乳癌は、これまで以上に注目すべき疾患となり、乳癌検診は公衆衛生上の見地からもさらに重要性が増すと考えられる。
わが国では、乳癌対策として平成4年から保健事業第3次計画(8ヶ年計画)が始まり、平成11年度には乳癌検診の受診率が30%となること、西暦2000年までに死亡率の対前年伸び率をゼロとすることの2点を目標にあげている。これらに関してAセンターと東京23区の乳癌検診の調査結果および受診者の意識調査の結果について考察を行う。
Aセンターの受診率は15%から19%と、この5年間で上昇し、東京23区の6.2%を大きく上回る。しかしAセンターの乳癌発見率は0.01%と東京23区の0.29%に比べ低い発見率である。しかもAセンターの受診者の自覚症状の訴えは少なくない。この原因について、Aセンターの受診者の特性として図2に示すように繰り返し受診者が多いためではないかと推測される。繰返し受診者は検診時の乳癌予防の啓蒙・教育により自覚症状の増加につながることが予測されるが、一方、繰り返し受診が起こると受診者の固定化につながり、乳癌に対する関心が低い未受診者の乳癌の発見の可能性が低くなるため、その集団の乳癌発見の機会が減り経年的に乳癌発見率も低くなると考えられる。また、既受診者のうち要精検時に要経過観察と診断された者には、その後は検診ではなく外来によるfollow upが定期的に行われることになっているため、これらの乳癌発見は外来により行われる可能性が高くなる。繰返し受診者に対する検診はこれらの要観察者を除きながら行われるため乳癌発見率は低くなると考えられる。これらのことより受診率の伸びだけではなく積極的に検診受診者の層の拡大を試みることが乳癌発見率と救命の向上につながると考えられる。
また今回の自覚症状の解析結果から自覚症状のうち「しこり」の訴えは有意であり、乳癌患者の発見率の向上につながることが理解される。しかしながら「しこりの訴え」の把握は重要でありながらも、今回の乳癌検診受診者の意識調査の結果からは有効な自己検診が行われているとはいえない。効果的な自己検診の普及をはじめ、早期の乳癌発見のための受診知識等の予防教育の工夫が求められる。
マンモグラフィの被ばくリスクは、放射性誘発乳癌の生涯発生死亡率を指標として、本研究の研究結果より1撮影あたり10-4以下すなわち0.01%以下となりそのリスクはほとんど無視して良いと思われる。しかし、マンモグラフィの乳癌検診導入には、検診に用いるマンモグラフィの品質管理、読影基準、精検基準、読影医師の確保等の課題が残されており、またマンモグラフィ導入検診の適正な費用なども金銭のみならず社会全体のコストとベネフィットを考慮しながら設定することが求められる。
もちろん、いかなるシステムの乳癌検診でも、検診率向上のための努力の継続は必要であり、それによる乳癌発見率の向上は、最も意義あることである。検診に要する時間の短縮のために多項目検診や予約制を取り入れたり、受診対象者への効果的・効率的な新たな検診体制等の対応が求められる。また今回の研究結果からも、より一層の予防教育を含めた啓蒙・普及は、わが国の乳癌の発見率向上と、早期発見・早期診断による乳癌死亡率減少のために重要である。
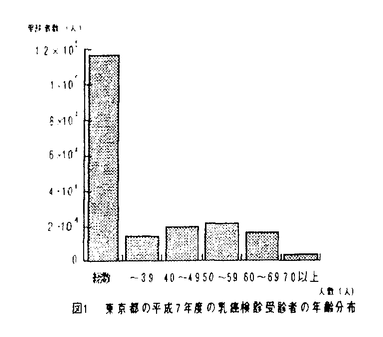 図1 東京都の平成7年度の乳癌検診受診者の年齢分布
図1 東京都の平成7年度の乳癌検診受診者の年齢分布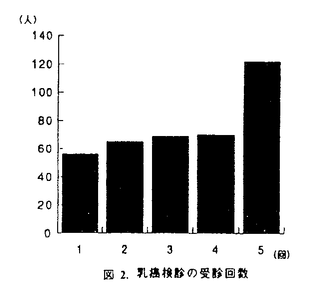 図2. 乳癌検診の受診回数
図2. 乳癌検診の受診回数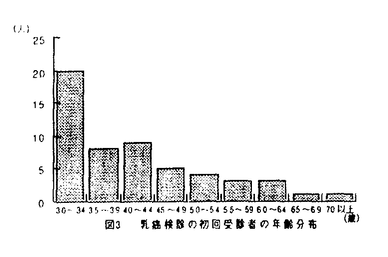 図3 乳癌検診の初回受診者の年齢分布
図3 乳癌検診の初回受診者の年齢分布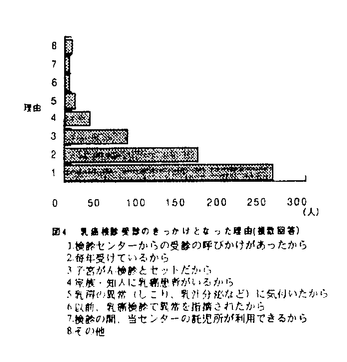 図4 乳癌検診受診のきっかけとなった理由(複数回答) 1.検診センターからの受診の呼びかけがあったから 2.毎年受けているから 3.子宮がん検診とセットだから 4.家族・知人に乳癌患者がいるから 5.乳房の異常(しこり、乳汁分泌など)に気付いたから 6.以前、乳癌検診で異常を指摘されたから 7.検診の間、当センターの託児所が利用できるから 8.その他
図4 乳癌検診受診のきっかけとなった理由(複数回答) 1.検診センターからの受診の呼びかけがあったから 2.毎年受けているから 3.子宮がん検診とセットだから 4.家族・知人に乳癌患者がいるから 5.乳房の異常(しこり、乳汁分泌など)に気付いたから 6.以前、乳癌検診で異常を指摘されたから 7.検診の間、当センターの託児所が利用できるから 8.その他